
FAQs
In dieser Rubrik erhalten Sie Antworten auf häufig gestellte Fragen.
Wo fließt das Blut lang, wenn die Krampfader entfernt wurde?
Im Körper gibt es ungefähr so viele Venen, wie es in Deutschland Straßen gibt. Rund 10 Prozent des Blutes wird über die oberflächlichen Venen aus dem Bein zurück ins Herz transportiert. der weitaus größere Teil fließt über die tiefen Venen zurück. Wird eine oberflächliche Vene zur Krampfader, so wird das Blut in ihr nicht mehr transportiert. Nach der Entfernung übernehmen die tiefer liegenden Venen problemlos den Abtransport des Blutes.
In meiner Familie haben viele Krampfadern. Ich nicht. Soll ich mich trotzdem untersuchen lassen?
In der Tat kann die Neigung zur Bildung von Krampfadern vererbt werden. Allerdings ist nicht jede Krampfader mit bloßem Auge sichtbar. Deshalb ist eine familiäre Neigung zu defekten Venen ein Grund, selbst zur Venenuntersuchung zu gehen. Die Untersuchung erfolgt schmerz- und risikolos mit Ultraschall.
Meine Krampfader stört mich nicht. Soll sie trotzdem entfernt werden?
Grundsätzlich gilt: Krampfadern sind keine optische Frage. Eine Krampfader ist eine defekte Vene. Das Blut wird nicht richtig weiter transportiert, sondern verbleibt in der Vene.
Ernste mögliche Folgen sind z.B. eine schmerzhafte Venenentzündung oder eine gefährliche Thrombose. deshalb sollte eine Krampfader immer durch einen Spezialisten untersucht werden.
Was ist eine Reisethrombose?
Entstehen auf längeren Reisen geschwollene Unterschenkel und Knöchel, so ist das in erster Linie unangenehm. In Ausnahmefällen kann es aber auch gefährlich werden, nämlich dann, wenn sich ein Blutgerinnsel in einer Vene, eine Thrombose, bildet. Dies kann dann eine Lungenembolie verursachen. Plötzlich einsetzende einseitige Beinschmerzen und -schwellungen sollten an eine Thrombose denken lassen und Atemnot und Brustschmerzen können auf eine Lungenembolie hindeuten.
Welche Patienten müssen auf Reisen besonders aufpassen?
Patienten mit Krampfadern (Varikosis) sind grundsätzlich gefährdet, eine Thrombose oder eine Venenentzündung zu entwickeln. Sie sollten auf längeren Reisen zur Sicherheit Kompressionsstrümpfe tragen. Wer schon einmal eine Thrombose hatte oder eine bekannte Gerinnungsstörung (Thrombophilie) hat, sollte auch besonders achtgeben. Auch Schwangere, Übergewichtige, Herz- oder Nierenerkrankte neigen auf Reisen zu geschwollenen Beinen.
Sicherheitstipps für die Reise
Risikopersonen sollten sich vor der Reise bei ihrem Arzt erkundigen, ob evtl medikamentöse Maßnahmen zur Thrombosevorsorge erforderlich sind. Allgemeine und physikalische Thromboseprophylaxemaßnahmen sind: ausreichend Trinken (2-3 l tgl.), regelmäßige Bewegungsübungen im Sprunggelenk, immer wieder umhergehen. (Reise-)Kompressionsstrümpfe tragen. Zur Vermeidung oder Linderung geschwollener Beine sind zudem Hochlagerung sowie Kühlung geeignet.
Venenleiden - was ist das?
Bei einem Venenleiden ist der Transport des Blutes zurück zum Herzen beeinträchtigt. Besonders für die Beinvenen ist das Schwerstarbeit, denn das Blut muss gegen die Schwerkraft befördert werden. Was bei gesunden Venen reibungslos mithilfe der Venenklappen funktioniert, die wie Rückschlagventile den Rückfluss des Blutes verhindern, ist bei kranken Venen nur noch eingeschränkt möglich. Die Venenklappen schließen nicht mehr richtig, das Blut staut sich in den Beinen.
Die folgenden Symptome (Beschwerden) können bei einer Venenerkrankung auftreten:
- Müdigkeit, Schwere- und Spannungsgefühle
- Muskelkrämpfe
- Ödeme (Schwellungen)
- Druckdellen am Bein
- Hautveränderungen mit bräunlichen Verfärbungen
- Dermatofibrose (derbe Hautstellen)
- Stauungsdermatitis (stauungsbedingte Entzündung)
- Besenreiser
- Krampfadern (Varizen)
- Thrombose
- Venenentzündung (Thrombophlebitis)
- Ulcus cruris (offenes Bein)
Sind Venenleiden häufig?
Venenerkrankungen oder sogenannte „venöse Beinleiden“ gehören zu den häufigsten Erkrankungen überhaupt. Jeder 6. Mann und jede 5. Frau weist Zeichen einer chronischen Venenschwäche auf, die untersucht und behandelt werden sollte. Ursache für die stetige Zunahme der Venenleiden ist eine Abnahme der aktiven Bewegung und eine zunehmende Überalterung der Bevölkerung.
Was sind die Risikofaktoren für Venenerkrankungen?
Als Risikofaktoren für die Entwicklung einer Venenerkrankung gelten:
- Bewegungsmangel, insbesondere langes Sitzen, z.B. mit übereinandergeschlagenen Beinen, und regelmäßiges langes Stehen
- zu enge oder zu hohe Schuhe, die ein Abrollen der Füße beim Gehen und auch die für den venösen Rücktransport wichtige Muskelpumpe behindern
- Hormone (z.B. Antibabypille)
- Schwangerschaft
- Übergewicht
Teilweise kann man Risikofaktoren selbst beeinflussen und so dem Voranschreiten der Erkrankung entgegenwirken. Sind Risikofaktoren vorhanden, sollte ein Venencheck beim Spezialisten erfolgen.
Welche Beschwerden deuten auf eine zunehmende Venenschwäche hin?
Nach längerem Stehen und am Abend kommt es zu Schmerzen bzw. einem Schweregefühl des betroffenen Beines, außerdem zu Schwellungszuständen, Spannungsgefühl, Druck und Hitze, Kribbeln in den Beinen. Manchmal können Juckreiz und Hautveränderungen, teilweise auch mit Entzündungen auftreten. Auch schlecht heilende Wunden können auf ein Venenleiden hindeuten.
Was können Sie für Ihre Beine tun? – Tipps zum Schonen der Venen
- Legen Sie häufiger tagsüber die Beine hoch!
- Treiben Sie Sport! Ideal sind Ausdauersportarten wie Nordic Walking, Fahrradfahren, Schwimmen. Wegen einer zusätzlichen Belastung der Venenklappen sollten Sportarten mit abruptem Abstoppen wie Tennis oder Squash gemieden werden.
- Wegen der venenerweiternden Wirkung sind Wärmeanwendungen wie z. B. Sauna, Thermalbäder sowie übermäßiger Alkoholkonsum nicht zu empfehlen.
- Vermeiden Sie Bürstenmassagen. Hierdurch kann es zu einer zusätzlichen Schädigung der ohnehin geschwächten Bindegewebsstruktur kommen.
- Venengymnastische Übungen unterstützen die Venenfunktion.
- Regelmäßige kalt-warme Wechselduschen trainieren die Gefäße.
- Bei Beinschwellungen hilft auch nachts eine 5- bis 10-Zentimeter-Erhöhung des Fußendes-eine Überstreckung der Kniegelenke sollte dabei vermieden werden.
Warum sollten Sie sich vor einem Eingriff an den Venen von einem Venenspezialisten untersuchen lassen?
Immer wieder wird die Frage gestellt, ob eine oberflächliche Krampfader denn überhaupt entfernt werden könne und ob diese denn nicht benötigt werde, um das Blut korrekt zum Herzen zu transportieren.
85 Prozent des venösen Blutes wird über das tiefe Venensystem transportiert, nur 15 Prozent über das oberflächliche Venensystem. Zwischen beiden Systemen gibt es eine Verbindungseinheit, die Perforansvenen, welche bei intakter Funktion bis zu einem gewissen Grad dafür sorgen, dass der oberflächliche Blutabstrom auch bei defekten oberflächlichen Venen über das tiefe Venensystem funktioniert.
Ob eine erkrankte Vene dem Körper mehr Schaden zufügt als Nutzen bringt und somit eine Sanierung erfordert, können wir bei einer Untersuchung klären. Sie werden individuell auf der Grundlage neuester medizinischer Erkenntnisse über die Notwendigkeit eines möglichen Eingriffs, dessen Nebenwirkungen sowie den zu erwartenden Nutzen beraten.
Sonnenbaden oder Solarium bei Venenerkrankungen? Ist generell davon abzuraten, oder gibt es Ausnahmen?
Akute Veränderungen wie z.B. Entzündungen, stärkere Schwellungen, Thrombosen und offene Wunden bedürfen der Behandlung durch einen Venenspezialisten (Phlebologen). In dieser Zeit ist von Sonnenbaden etc. eindeutig abzuraten. Anderes sieht es bei reizlosen Krampfadern ohne wesentliche Beschwerden aus. Allerdings sollten Sie auch hier ausgiebige Sonnenbäder meiden, sondern vernünftig dosieren und auf Verträglichkeit testen.
Besenreiser – rein kosmetisch oder krank?
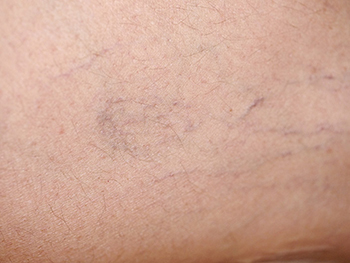
Bei Besenreisern handelt sich um blaue oder rote Äderchen in der Haut, die das ästhetische Gesamtbild des Beines negativ beeinflussen. Da Besenreiser erste Anzeichen einer ernsten Stammvenenschwäche sein können, ist eine ausführliche Venenuntersuchung erforderlich. Zur effektiven und nachhaltigen Behandlung der Besenreiser sind auch die zuführenden größeren Venen, Nährvenen genannt, zu identifizieren und zu behandeln.
Besenreiservarizen mit sehr dünnem Hautüberzug können in besonderen Fällen zu einem erheblichen Blutverlust führen, wenn sie aufplatzen. Das kann ohne äußere Einwirkung, häufig sogar beim Duschen, passieren.
Besenreiser sind Ausdruck einer Bindegewebsschwäche. Diese ist grundsätzlich nicht heilbar und schreitet im Allgemeinen allmählich voran. Alle Behandlungsmaßnahmen können nur auf eine Verzögerung dieses Prozesses abzielen.
Was versteht man unter Krampfadern?
Krampfadern sind erweiterte, teilweise geschlängelt verlaufende Venen mit defektem Venenklappenapparat, so dass das Blut nicht mehr zum Herzen transportiert werden kann und sich im Gewebe staut.
Was sollten Sie über Krampfadern wissen?
Krampfadern gehören zu den häufigsten chronischen Krankheiten. Das Wort leitet sich vom altdeutschen Begriff „Krummader“ ab, was so viel bedeutet wie krumme Ader. Krampfadern werden in der medizinischen Fachsprache auch Varizen, Varikosis oder Varikose genannt. Sie beschreiben eine Erweiterung der Venen, ein Leiden welches möglicherweise durch den aufrechten Gang des Menschen zu einer vermehrten statischen Belastung des Venensystems führt.
Was kann eine Venenschwäche verursachen?
Die Ursachen für eine Venenschwäche sind einerseits Veranlagung, jedoch führen auch statische Belastungssituationen über eine stärkere Beanspruchung zu einem vermehrten „Verbrauch“ der angelegten Venenklappen. Weitere Risikofaktoren wie z. B. Übergewicht, Bewegungsmangel oder Schwangerschaft begünstigen das Auftreten einer Venenschwäche. Ursächlich handelt es sich häufig um eine primäre Varikosis, also um eine erblich bedingte „Materialermüdung“.
Welche verschiedene Krampfadertypen gibt es?
Unterschieden werden folgende Arten von Krampfadern:
- Stammvarikosis (betrifft die großen, oberflächlichen Hauptvenen)
- Seitenastvarikosis (betrifft deren Seitenäste)
- retikuläre Varizen (direkt unter der Hautoberfläche gelegene, 1-3 mm weite Krampfadern)
- Besenreiser (in der Haut gelegene, bis 1 mm weite Varizen)
- Perforansvarizen (Verbindungsvenen, sogenannte „Kurzschlüsse“ zwischen oberflächlichem und tiefem Venensystem)
Welche Behandlungsmethoden gibt es bei oberflächlichen Krampfadern?
Bei den Venenkrankheiten werden Erkrankungen der oberflächlichen, sichtbaren Krampfadern von Erkrankungen des tiefen Venensystems unterschieden. Dies spielt für die Behandlung eine große Rolle.
Zum einen besteht die Möglichkeit, die venenerkrankte Extremität von außen zu stützen, das nennt sich Komprimieren. Dies geschieht durch spezielle Verbände oder durch Kompressionsstrümpfe.
Darüber hinaus ist bei einer Erkrankung der oberflächlichen (epifaszialen) Venen in geeigneten Fällen eine Verödungsbehandlung, das heißt Verklebung oder Sklerosierung der erkrankten Vene durch Injektion eines Medikaments (als Flüssigkeit oder aufbereitet als Schaum) möglich.
In anderen Fällen ist eine Operation der erkrankten Vene entweder durch Entfernung (Stripping) oder durch Belassung des Gefäßes und Verklebung desselben durch Wärme (Radiofrequenzwellen oder Laserverfahren-Anwendung) notwendig.
Warum sollten Krampfadern behandelt und überwacht werden?
Unbehandelte Krampfadern können zu schwerwiegenden Hautveränderungen , zu bis hin zum offenen Bein führen und eine Thrombose begünstigen. Durch geeignete fachärztliche Maßnahmen kann dies meist vermieden werden.
Warum ist die Unterscheidung von primären und sekundären Varizen für die Therapie wichtig?
Bei der primären Varikosis handelt es sich um eine Venenerweiterung im oberflächlichen Venensystem, ohne dass eine Schädigung des tiefen Venensystems hierfür verantwortlich ist, meist als Folge einer Bindegewebsschwäche. So entstandene Krampfadern können je nach Befund durch Sklerotherapie oder Operation behandelt werden.
Bei der sekundären Varikosis handelt es sich um eine Erweiterung der oberflächlichen Beinvenen als Reaktion auf ein Verschlussereignis im tiefen Beinvenensystem, z.B. durch eine Thrombose. Gelegentlich haben diese Krampfadern für die unterbrochene tiefe Venenstrombahn eine Ersatzfunktion übernommen, so daß in diesem Falle eine Entfernung oder Ausschaltung der Varicosis nicht nur sinnlos ist, sondern auch Schaden zufügen kann.
Welche Behandlungsmöglichkeiten gibt es bei Besenreisern?
Seit Jahren habe ich unschöne Besenreiser und bläuliche Verfärbungen. Nun möchte ich in diesem Frühjahr endlich eine Behandlung in Angriff nehmen. Welche Möglichkeiten gibt es heute?
Antwort:
In der Regel werden Besenreiser durch Verödung behandelt. In die Gefäße wird eine Substanz eingespritzt, die eine kleine Entzündung hervorruft, wodurch die Besenreiser verkleben und verblassen. Als Ergänzung oder Alternative stehen heute auch Behandlungen mit Laser und ganz neu mit Radiowellenenergie zur Verfügung. Welche Methode Anwendung findet oder in welcher Kombination, liegt im Ermessen des behandelnden Arztes und seiner fachlichen Qualifikation und Kompetenz.
Beinschmerzen trotz normaler Durchblutung
In den letzten Jahren habe ich dauernde Schmerzen im linken Bein und zusätzlich häufig ein Taubheitsgefühl. Die Ultraschall-Untersuchung ergab eine normale Durchblutung, arteriell wie auch venös. Nach Aussage meines Hausarztes soll die Ursache im Bereich der Lendenwirbelsäule liegen. Dort könnte sich ein Nerv eingeklemmt haben. Bisher hatte ich noch nie Rückenprobleme.
Antwort:
Folgen Sie der Empfehlung Ihres Arztes und lassen Sie die Ursache durch eine orthopädische Untersuchung klären. Die Verdachtsdiagnose ist wahrscheinlich richtig. Es ist kein Anhaltspunkt für die Erkrankung im Venensystem zu erkennen.
Geschwollene Knöchel
Wenn ich zu Tagungen muss und zwangsläufig stundenlang sitze schwellen meine Knöchel an. Am liebsten würde ich dann die Schuhe ausziehen. Dieselben Probleme habe ich, wenn ich, beruflich bedingt, mehrere Stunden im Flieger sitze. Kollegen haben damit keine Probleme.
Was kann die Ursache sein und wie kann ich mir selbst helfen?
Antwort:
Die von Ihnen beschriebenen Schwellungen im Knöchelbereich hängen möglicherweise mit Stauungen im Venenbereich zusammen. Sie sollten die venöse Durchblutung von einem Phlebologen überprüfen lassen.
Warum ist die pAVK wichtig?
Die pAVK (periphere arterielle Verschlußkrankheit) ist eine häufig auftretende Erkrankung mit zunehmender Tendenz. Nach einer aktuellen Studie sind 20 % der über 65 Jähringen betroffen! Bei fortschreitendem Schweregrad droht neben einem Verlust der Lebensqualität ein offenes Bein bis hin zum Beinverlust.
Die AVK (Arterienverkalkung) ist oft nicht nur in den Beinen vorhanden; sie kann in allen Körperregionen auftreten. Betrifft sie das Gehirn oder die hirnversorgenden Hauptschlagadern (Art. Carotis), kann ein Schlaganfall die Folge sein. Bei Befall des Herzens manifestiert sich der Herzinfarkt.
Um dies zu vermeiden, kommt es darauf an, zeitig festzustellen, ob eine Arterienverkalkung vorliegt und deren Risikoerkrankungen (Diabetes, Bluthochdruck, Cholesterinerhöhung, Übergewicht) möglichst frühzeitig zu entdecken und wirksam zu behandeln.